serraolaser – Patologie
Trapianto di Cornea
Potete porre le vostre domande al Dr. Serrao
L’intervento di “Trapianto di Cornea” o Cheratoplastica è rivolto a tutte le patologie della cornea che riducono l’acuità visiva o per un’opacità del tessuto (cicatrici post-infettive o post-traumatiche, degenerazioni corneali) o per una sua distorsione (cheratono, traumi). L’intervento consiste nella sostituzione del tessuto danneggiato con una cornea di donatore e viene eseguito in anestesia generale o locale. Il nuovo lembo corneale, ripristinando la trasparenza della cornea, consente al paziente di recuperare la vista.
La tecnica chirurgica può variare a seconda che la patologia comprometta interamente o parzialmente il tessuto corneale: con la Cheratoplastica Perforante si sostituiscono tutti gli strati corneali; con la Cheratoplastica Lamellare solo la porzione di cornea compromessa. Per alcune patologie che compromettono anche la superficie della cornea, cioè l’epitelio corneale comprese le cellule staminali del limbus, l’intervento deve essere preceduto da un innesto di cellule staminali autologhe (cosiddetto Trapianto di Cellule Staminali), prese dall’occhio controlaterale sano, moltiplicate in laboratorio in modo da ottenere una quantità sufficiente per ricostruire la superficie corneale.
I dati più recenti della letteratura evidenziano che la percentuale complessiva di sopravvivenza del lembo innestato, cioè la capacità della cornea trapiantata di rimanere trasparente e di restituire all’occhio operato una visione migliore, è circa 90% a un anno, ma scende al 74% a 5 anni, e al 62% dopo 10 anni.
Cheratoplastica Perforante
La Cheratoplastica Perforante (PKP) è la prima tecnica di trapianto di cornea storicamente eseguita. È ancora la tecnica più diffusa nel mondo di cheratoplastica. Consiste nella sostituzione di una porzione centrale (di circa 8 mm di diametro) a tutto spessore della cornea danneggiata con un lembo corneale trasparente e sano di donatore. Il lembo di donatore viene suturato al letto corneale periferico dell’ospite mediante suture continue o a punti staccati in Nylon 10/0.
Il recupero visivo dopo PKP è in genere lento e richiede mesi di attesa. I risultati conseguiti con la PKP in termini di acuità visiva possono essere ottimi, con un completo recupero dell’acuità visiva, tuttavia non sono rari gli astigmatismi elevati che non consentono al paziente di vedere bene con occhiali o anche lenti a contatto per lungo tempo.
Il rischio di rigetto del trapianto è sempre presente, lungo tutto l’arco della vita del paziente, così come altre complicanze legate al tipo di intervento stesso (è un intervento eseguito a bulbo oculare aperto) o alla sutura del lembo.
La maggior parte delle complicanze è in genere risolta dal chirurgo, es. per la correzione dell’astigmatismo, dopo la rimozione della sutura, è possibile eseguire un altro intervento (con bisturi calibrato o con laser ad eccimeri). Tuttavia, come nel caso del cheratocono, se il paziente ha una patologia bilaterale, deve attendere a lungo per potersi sottoporre all’intervento nell’occhio controlaterale, almeno fino a che non si è risolto il problema nel primo occhio.
Per questi motivi, durante l’ultimo decennio numerosi chirurghi in tutto il mondo stanno modificando le proprie tecniche per aumentare progressivamente il numero di cheratoplastiche lamellari. Nuovi strumenti tecnologici e chirurgici sono stati introdotti nella pratica clinica al fine di risolvere i problemi incontrati nello sviluppo di queste nuove tecniche e rendere le procedure di Cheratoplastica Lamellare alla portata di sempre più chirurghi nel mondo.
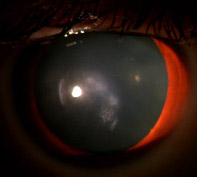

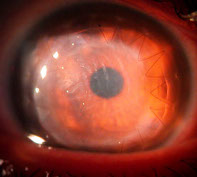

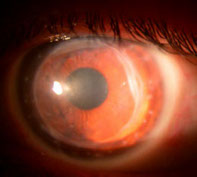
Paziente con Cheratocono al IV stadio (a sinistra) operato di trapianto di cornea perforante. Al centro, l’aspetto della cornea dopo un mese dall’intervento. A destra, dopo due anni dall’intervento.
Tecniche di Cheratoplastica Lamellare
La cheratoplastica lamellare ha come scopo la sostituzione della sola porzione di cornea danneggiata, al fine di preservare il più possibile il tessuto corneale originale sano ed insieme l’integrità oculare. Si possono distinguere due principali tecniche di Cheratoplastica Lamellare: la Cheratoplastica Lamellare Anteriore e la Cheratoplastica Lamellare Endoteliale a seconda che venga sostituita rispettivamente la porzione anteriore o posteriore del tessuto corneale.
Cheratoplastica Lamellare Anteriore
La Cheratoplastica Lamellare Anteriore Profonda (acronimo in lingua inglese: DALK) consiste nella sostituzione della porzione anteriore del tessuto corneale. Indicazioni chirurgiche sono il Cheratocono (per cornee con pachimetria superiore a 400 micron) e le cicatrici corneali superficiali in seguito a traumi o infezioni.
Esistono varie tecniche di DALK, in base alla modalità con cui viene rimossa la porzione anteriore della cornea ospite, ovvero manualmente (“big bubble” technique) o meccanicamente (con microcheratomo) o mediante laser (laser ad eccimeri o a femtosecondi). Tutte le tecniche hanno come scopo la rimozione dello stroma fino all’endotelio in modo da creare un’interfaccia, su cui suturare il lembo trapiantato, il più possibile omogenea per garantire una migliore qualità visiva post-operatoria.
Il vantaggio della DALK rispetto alla PKP è che consente di rispettare l’integrità oculare, evitando così alcune, anche importanti, complicanze post-operatorie della PKP stessa (legate alle alterazioni anatomiche dell’angolo irido-corneale). Il lembo corneale del donatore è suturato secondo le stesse modalità della PKP.
Cheratoplastica Lamellare Endoteliale
Da alcuni anni, grazie alle applicazioni tecniche del Prof. Gerrit Melles di Rotterdam e del Prof. Mark Terry di Portland (Oregon, USA – collaboratore di ricerca di Vision Engineering), sono state introdotte nella pratica clinica una serie di tecniche che vanno sotto il nome di Cheratoplastica Endoteliale (EK). Oggigiorno, la tecnica di EK principe è la DSAEK che consiste nella rimozione del solo endotelio della cornea del paziente e nella sua sostituzione con un endotelio sano di donatore (a cui è attaccato una sottile porzione di stroma).
L’indicazione chirurgia alla DSAEK è la distrofia di Fuchs o la cheratopatia bollosa in stadi iniziali. Entrambe sono patologie che interessano primitivamente l’endotelio e, nei casi tardivi, portano allo scompenso dell’intero tessuto corneale. Oggi, grazie proprio alla DSAEK, è possibile intervenire in uno stadio precoce della malattia garantendo un elevato successo terapeutico, in termini di qualità e stabilità visiva, e una notevole riduzione dei rischi connessi all’atto chirurgico.
I vantaggi della DSAEK/DSEK rispetto alla PKP sono numerosi: il recupero visivo è molto rapido, in genere dopo uno-tre mesi dall’intervento il paziente ha un recupero visivo completo; in più l’intervento non necessita di suture, eliminando così tutte le complicanza legate alle stesse, tra le quali gli astigmatismi elevati e le erosioni o infezioni della superficie corneale. Il rischio di rigetto del lembo trapiantato è anche inferiore; inoltre, in caso che questo inconveniente dovesse accadere, la sostituzione del lembo endoteliale è più rapida e semplice della sostituzione di una cornea a tutto spessore.
Trapianto di Cellule Staminali
La superficie della cornea è ricoperta da uno strato di cellule trasparenti (l’epitelio), che viene mantenuto e costantemente rinnovato per azione delle cellule staminali presenti ai suoi margini (il limbus corneale).
Le cellule staminali sono cellule parzialmente o totalmente indifferenziate e dotate di un’enorme capacità proliferativa. Possono essere distinte in: cellule embrionali (cellule presenti nella prima fase dello sviluppo) e cellule staminali dell’adulto (cellule presenti in molti, forse in tutti i tessuti dell’organismo umano). Le cellule staminali dell’adulto sono in grado di proliferare per tutta la vita nell’organismo. Esse producono, con meccanismi noti solo in parte, sia altre cellule staminali, che cellule differenziate (specializzate) del tessuto di appartenenza, e in qualche caso anche di altri tessuti.
Quando le cellule staminali della cornea vengono danneggiate da sostanze chimiche, traumi meccanici, infezioni, abuso di lenti a contatto, può determinarsi un grave danno all’occhio con l’opacizzazione della cornea. In questi casi, il solo trapianto di cornea non è sufficiente, in quanto se le cellule staminali del limbus sono state danneggiate, in mancanza di un epitelio in grado di rinnovarsi, il tessuto trapiantato tornerà in breve tempo a riopacizzarsi.
È quindi necessario prima del trapianto ricostruire la superficie corneale, tramite un innesto di cellule staminali autologhe, prese dall’occhio sano del paziente e moltiplicate in laboratorio in modo da ottenere una quantità sufficiente per ricoprire la superficie dell’occhio.
In un’area dell’occhio (tra cornea e congiuntiva) viene prelevata una piccola porzione di limbus nel quale risiedono le cellule staminali. Questo prelievo richiede 10-15 minuti e si esegue in anestesia locale. Le cellule prelevate vengono inviate ad un laboratorio specializzato nella coltura delle cellule staminali. Al termine della fase di coltura (2-3 settimane circa) e dopo gli opportuni controlli, sull’occhio malato vengono innestate le cellule coltivate.
L’intervento viene eseguito solitamente in anestesia locale. Dopo circa un anno si ha la conferma definitiva della riuscita dell’innesto, cioè del ripristino della superficie oculare. L’oculista può quindi valutare al termine di questo percorso se effettuare l’eventuale trapianto di cornea.
Quali sono i sintomi di rigetto corneale
Il rigetto si manifesta all’inizio con sintomi molto lievi, quali offuscamento della vista, lieve fastidio alla luce e leggero arrossamento dell’occhio: se questi sintomi compaiono all’improvviso e persistono o peggiorano nell’arco di alcuni giorni, è importante recarsi immediatamente dal proprio oculista, perché la tempestività con cui viene iniziata la terapia è fondamentale nell’evitare danni irreversibili al trapianto.
Il rischio di rigetto aumenta quando l’occhio si infiamma, pertanto bisogna fare attenzione a tutte quelle situazioni che possono determinare arrossamento dell’occhio operato, come gli ambienti fumosi, il vento, la polvere, le sostanze irritanti e il cloro in piscina.




